La chirurgie

C'est le traitement de base
HISTORIQUE
Proposée en 1894 par le chirurgien américain William S. Halsted (1852-1922) de Baltimore, la chirurgie d’exérèse a d’abord été radicale et élargie, c’est-à-dire emportant non seulement la glande mammaire mais également les muscles petits et grands pectoraux.
Progressivement, la chirurgie du cancer du sein s’est limitée à l’exérèse de la seule glande mammaire.
Plus récemment, l'exérèse s'est limitée à la seule tumeur (tumorectomie) en préservant le sein.
ACTUELLEMENT
..."Une chirurgie conservatrice peut être proposée à toutes les patientes dont la chirurgie est en berges saines et en monobloc, avec un résultat esthétique attendu de bonne qualité, quels que soient l’âge de la patiente, la taille tumorale (hormis les tumeurs T4d), le type histologique et le nombre de lésions..."
Ces interventions sont souvent complétées par l'ablation de ganglions lymphatiques axillaires sous le bras (curage axillaire
* The results of operations for the cure of cancer of the breast performed at the Johns Hopkins Hospital from June, 1889, to January, 1894 Ann Surg, 20 (5) (1894), pp. 497-555
The results of radical operations for the cure of carcinoma of the breast - Ann Surg, 46 (1907), pp. 1-19
Le traitement conservateur (tumorectomie, segmentectomie, mastectomie partielle, zonectomie, oncopla
LES TECHNIQUES
Les opérations suivantes peuvent vous être proposées....
- La zonectomie s’applique en cas de tumeur impalpable, infraclinique, après repérage
- La tumorectomie s’adresse à une tumeur palpable, accessible à exérèse limitée au large de la tumeur
- La quadrantectomie consiste en une exérèse d’un quadrant selon taille tumorale
- La pyramidectomie est envisagée en cas d’écoulement mamelonnaire
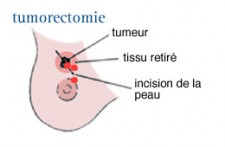
La tumorectomie
Elle fait partie des traitements chirurgicaux du cancer du sein dits « conservateurs ». C’est l'intervention qui est habituellement proposée en association avec une radiothérapie complémentaire de 5 à 6 semaines.
L'efficacité de cette modalité de traitement a été clairement démontrée par rapport à la chirurgie non conservatrice. Une chimiothérapie, comme traitement adjuvant, peut, elle aussi, être proposée.
Elle consiste à enlever la tumeur avec autour d’elle une collerette de tissu qui doit être « sain ». La tendance actuelle est, dans la mesure du possible de conserver le mamelon.
Si l'examen du tissu enlevé montre l'existence de cellules cancéreuses sur le rebord du tissu enlevé (les « marges » "R" en jargon médical), le chirurgien peut devoir enlever un supplément de tissus. Cette opération est appelée une ré-excision.
Si des cellules cancéreuses sont encore retrouvées sur le bord du tissu de la ré-excision ou recoupe, le chirurgien pourra être amené à réaliser une mammectomie.
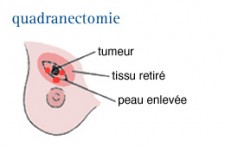
La quadrantectomie
Lors de cette intervention, le chirurgien enlève une plus grande partie de la glande mammaire que lors d'une tumorectomie. Les effets secondaires de cette opération comprennent : un gonflement temporaire, une sensibilité et une induration due au tissu cicatriciel qui se forme à l'endroit de la chirurgie.
Une radiothérapie de 5 à 6 semaines est administrée à la suite de cette chirurgie.
La chirurgie oncoplastique
Les objectifs de ces nouvelles techniques chirurgicales sont d'éviter les déformations inévitables de la chirurgie classique, de conserver de le galbe du sein et de pouvoir recentrer la plaque aréolo-mamelonnaire.
Elle utilise les techniques issues de la chirurgie plastique de réduction mammaire. Actuellement, la chirurgie oncoplastique est utilisée dans plus de tiers des traitements chirurgicaux.
LES INDICATIONS RECONNUES
C’est le traitement de référence du cancer du sein "T1" ou "T2" non inflammatoires. Il comporte trois étapes indissociables :
- L’exérèse complète de la tumeur
- Le traitement des ganglions axillaires avec la recherche du ganglion sentinelle
- La radiothérapie du sein conservé
Une radiothérapie postopératoire comprenant un boost est souvent associée.
Quand faut-il envisager une mastectomie totale ?
LES INDICATIONS FORMELLES
La mastectomie totale est proposée lorsque le traitement conservateur est contre-indiqué en cas :
- D'une impossibilité d’une radiothérapie qui constitue une contre-indication à la chirurgie conservatrice
- D'un syndrome de Li-Fraumeni (mutation du gène TP53)
- D'une grossesse, à moins que la radiothérapie puisse être différée après la fin de la grossesse
Les contre-indications relatives du traitement conservateur sont :
- Des antécédents de radiothérapie du thorax (maladie d'Hodgkin notamment)
- L’existence d’une sclérodermie*
- En cas d'une impossibilité de rester immobiles dans la position souhaitée par le radiothérapeute lors des séances de radiothérapie (difficultés motrices majeures du membre supérieur, démence…)
EN CAS DE TUMEURS A HAUT RISQUE
Environ 5 à 10 % des cancers du sein sont liés à une prédisposition héréditaire. Dans ce cas, un panel de 13 gènes, HBOC (Hereditary Breast and Ovarian Cancer) est recommandé. Il s'agit des gènes : BRCA1, BRCA2, PALB2, TP53, CDH1, PTEN, RAD51C, RAD51D, MLH1, MSH2, MSH6, PMS2, EPCAM. La présence d’au moins un variant délétère d’un des gènes de prédisposition au cancer du sein permet de définir le très haut niveau de risque de cancer du sein.
Face à un profil à "haut risque" et d'une tumeur mammaire invasive, il faut avoir recours à une mastectomie totale curatrice associée à une mastectomie de réduction de risque controlatérale et une reconstruction mammaire immédiate. De plus, en cas de variant délétère de TP53, la mastectomie totale est indiquée en raison de la contre-indication absolue à la radiothérapie.
EN RAISON D'UN RESULTAT ESTHETIQUE PREVISIBLE MEDIOCRE
Pour qu’une chirurgie conservatrice soit décidée, il faut, aussi, que le résultat esthétique attendu soit de bonne qualité. Les facteurs de risque d’un résultat esthétique non satisfaisant sont la taille de la tumeur supérieure à 5 cm (T3-4), la localisation de la tumeur à la partie interne du sein ou derrière la plaque aréolo-mamelonnaire et enfin les exérèses segmentaires étendues de type quadrantectomie.
VOUS NE POUVEZ PAS bénéficier D’UNE TUMORECTOMIE, POURQUOI ?
- La tumeur fait plus de 5 cm ou la tumeur est grosse par rapport à la taille de votre sein
- Vous avez deux tumeurs ou plus dans le même sein, trop éloignées pour être enlevées par une seule incision
- Un cancer inflammatoire
- Un carcinome canalaire in situ étendu
- La tumorectomie ou la ré-excision, n'a pas complètement enlevé le cancer
- Il s’agit d’une récidive de la maladie
- Vous avez déjà reçu une radiothérapie sur le sein
- Vous souffrez d'une maladie du tissu conjonctif qui vous rend sensible aux effets secondaires de la radiothérapie
- Vous êtes enceinte et vous avez besoin d’une radiothérapie (risque pour le fœtus)
LA CHIRURGIE NON CONSERVATRICE
LE PRINCIPE
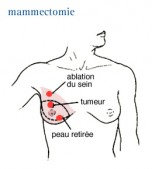
Elle consiste à enlever toute la glande mammaire touchée par le cancer, ainsi que la peau en regard de la glande.
LES TECHNIQUES HABITUELLES
La mammectomie simple ou totale
Cette intervention consiste en l'ablation du sein entier mais sans l'ablation des ganglions lymphatiques axillaires, ni du tissu musculaire (muscles pectoraux) au-dessous du sein. Elle diminue le risque de récidive locale.
La mammectomie radicale "le Halsted"
C'est une opération importante enlevant le sein entier, les ganglions lymphatiques axillaires et les muscles pectoraux sous le sein.
Cette chirurgie était très pratiquée autrefois. Elle est actuellement rarement pratiquée en raison de la mutilation et des effets secondaires qu'elle entraîne et parce que la mammectomie radicale modifiée s'avère aussi efficace que la mammectomie radicale.
La mammectomie radicale modifiée
Cette intervention comprend l'ablation du sein entier et la dissection d'une partie des ganglions axillaires (curage axillaire) mais n'enlève pas le muscle pectoral.
Selon les indications, il est possible de réaliser une conservation de l’étui cutané et/ou de la plaque aréolo-mamelonnaire. Les conditions de conservation de la plaque aréolo-mamelonnaire requièrent : un cancer infiltrant situé à plus de 2 cm de la PAM de grade I ou II, sans embole, sans atteinte ganglionnaire, Her2 négatif avec la réalisation d’une recoupe rétro aréolaire systématique.
C'est la chirurgie la plus habituelle pour les femmes ayant un cancer du sein et dont le sein doit être enlevé en totalité.
* La sclérodermie est une maladie rare qui se caractérise par des anomalies de la micro- et macrocirculation et des lésions de fibrose cutanée.
LA CHIRURGIE DE l'AISSELLE
L'APPROCHE TRADITIONNELLE
Comment ?
Afin de déterminer si le cancer du sein s'est étendu aux ganglions lymphatiques axillaires (sous les bras), certains de ces ganglions sont enlevés, au cours d'une opération appelée curage axillaire. Ils sont ensuite examinés au microscope durant l’opération. On parle, alors, d’examen « extemporané ».
En pratique...
Pendant longtemps on a pensé que l'ablation du plus grand nombre possible de ganglions pouvait réduire le risque d'extension du cancer à d'autres parties du corps et en améliorer les chances de guérison. Il est maintenant reconnu que les cellules cancéreuses qui se sont disséminées au-delà du sein et des ganglions axillaires sont mieux détruites par un traitement systémique.
Dans le traitement moderne du cancer du sein, le but principal du curage axillaire est de permettre une classification précise du stade d'évolution du cancer et de choisir le meilleur traitement complémentaire. Enfin, l’élimination des ganglions envahis est un moyen efficace de lutter contre le risque, bien que faible, d'une récidive locale de la maladie.
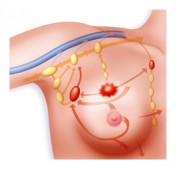
LA TECHNIQUE DU GANGLION SENTINELLE
Pourquoi ?
Cette technique a été mise au point, essentiellement pour les traitements conservateurs du cancer du sein, pour tenter de réduire les inconvénients d’un curage ganglionnaire, lorsque celui-ci n’est pas absolument nécessaire. En utilisant cette technique, on peut éviter à de nombreuses patientes l'ablation d'un grand nombre de ganglions lymphatiques et de diminuer le risque de lymphœdème (gros bras)
Comment ?
Une injection péri-aréolaire d’un traceur radioactif (Nanocis) est faite la veille de l'intervention, ce qui permet de réaliser une lympho-scintigraphie. Une injection, toujours péri-aréolaire de bleu patent est effectuer, juste avant l’incision par le chirurgien.
Le colorant et le produit radioactif sont transportés par les vaisseaux lymphatiques vers un ganglion appelé « ganglion sentinelle ». C’est le premier à recevoir la lymphe de la tumeur et c’est celui qui est le plus exposé à contenir des métastases, si la tumeur s'est étendue.
Le ganglion sentinelle est détecté dans la salle d'opération par le chirurgien qui peut suivre la coloration bleue et détecter la radioactivité par avec un compteur Geiger.
Son intérêt
Si l’analyse du ganglion sentinelle par l’anatomo-pathologiste montre qu'il n'est pas touché, une ablation complète des ganglions (curage axillaire) n'est plus nécessaire.
Si l’analyse du ganglion sentinelle révèle la présence de cellules cancéreuses, un curage axillaire complet est alors réalisé. Il peut donc nécessiter une seconde intervention chirurgicale.
Pour qui
- Pour les cancers in situ en cas de lésion étendue nécessitant une mastectomie ou une oncoplastie ou de discordance clinico-radio-histologique : formes nodulaires ou micro-invasion (certaine ou suspectée)
- Pour les cancers infiltrants face à une lésion unifocale < 50 mm pour les lésions invasives, les formes cN0 ou cN1 avec échographie et cytologie ou biopsie ganglionnaire négative et en option en cas de lésion bifocale de proximité, sans limite de taille- option, un antécédent de chirurgie mammaire, avant chimiothérapie néo adjuvante en cas de cancer N0
La réalisation d’un curage axillaire complémentaire après la découverte d'un ganglion sentinelle positif...
Elle n'est plus systématique.
L'absence d'un curage axillaire complémentaire est une option lorsque la patiente présente au maximum 2 ganglions sentinelles positifs, micro- ou macro-métastatiques, une tumeur T1–2 et bénéficie d’une chirurgie conservatrice, d’un traitement adjuvant systématique et d’une radiothérapie adjuvant.
LES TOUTES NOUVELLES OPTIONS
Les nouvelles techniques ont pour objectif une "désescalade" de la chirurgie axillaire. Pour ce faire, de nouvelles techniques ont été développées ces dernières années.
La biopsie-exérèse ganglionnaire ciblée ou targeted lymph node biopsy (TLNB) consiste en l’exérèse exclusive du ou des ganglion(s) métastatique(s) repéré(s) en préopératoire, le plus souvent par un clip.
La dissection axillaire ciblée (DAS) ou targeted axillary dissection consiste en l’exérèse des ganglion(s) métastatique(s) repéré(s) mais également des ganglions axillaires sentinelles. Ces techniques sont proposées en cas de maladie cN+ initiale.
LA CHIRURGIE RECONSTRUCTRICE
C'EST IMPORTANT MAIS MOINS DE 30 % DES PATIENTES Y ON RECOURS !
Son but est de rétablir la forme du sein mais elle ne peut pas restaurer toutes les ses sensations d'avant l'acte chirurgical.
La chirurgie reconstructrice et l'implantation de prothèses mammaires ne sont pas des procédés de traitement du cancer mais de la restauration de l'apparence des seins après une mammectomie. Si vous avez subi une mammectomie et que vous pensez à une reconstruction, il est important de consulter un chirurgien plasticien expert de la reconstruction mammaire.
Les décisions concernant le type de reconstruction choisie et la date de sa réalisation dépendent de votre situation médicale et de vos préférences personnelles.
QUAND ?
Deux types de reconstruction mammaire peuvent être envisagés :
- La reconstruction mammaire immédiate, réalisée dans le même temps que le geste de mastectomie
- La reconstruction mammaire différée dans un délai variable après l’ensemble de la séquence thérapeutique mais généralement un an minimum après la fin de la radiothérapie, c’est-à-dire près de deux ans après le geste de mastectomie en cas de chimiothérapie adjuvante.
La reconstruction mammaire immédiate, comparativement à celle différée, permet une amélioration de la qualité de vie des patientes notamment par l’amélioration de leur image corporelle. Par ailleurs, les patientes ayant une reconstruction mammaire immédiate autologue puis une radiothérapie adjuvante ne souffriraient pas plus de complications qu’après une reconstruction mammaire différée.
Les indications de RMI clairement validées sont celles où il n’existe pas ou peu d’indication de traitement postopératoire en particulier de radiothérapie:
- En cas de carcinome canalaire in situ (ou intracanalaire) étendu où la chirurgie radicale sera le seul traitement ;
- En cas de récidive intramammaire car la radiothérapie ne sera pas renouvelée.
La RMI n'est pas une option lorsque coexiste des facteurs de risque de complications, comme l’âge, le tabagisme, l'obésité (IMC > 25), un diabète, une radiothérapie en cas de gros volume mammaire. Dans ce cas, il est préférable de proposer une reconstruction secondaire.
LA PRISE EN CHARGE
Ces types d’intervention sont pris en charge, à 100 %, par l’Assurance Maladie, à condition que vous bénéficiez d’une couverture maladie ou de la Couverture Médicale Universelle (CMU).
Les techniques actuelles de reconstruction
LA POSE D'UN IMPLANT
C’est la technique la plus simple
Les prothèses mammaires peuvent être préremplies de sérum physiologique ou d’un gel de silicone. Elles peuvent être gonflables. Dans ce cas, votre chirurgien la rempliera à l’aide de sérum physiologique. Pour la pose d’un implant mammaire le chirurgien utilise le plus souvent la cicatrice de mastectomie pour insérer l’implant qui est placé sous le muscle grand pectoral.
Il faut savoir que le chirurgien est souvent conduit à opérer l’autre sein. C’est une symétrisation qui a pour but de rendre les deux seins symétriques.
C’est une intervention qui dure en moyenne une heure et nécessite une hospitalisation de 24 à 48 heures et un arrêt de travail de 8 à 15 jours.
Les suites de l’opération peuvent être douloureuses, c’est pourquoi, l’équipe médicale vous proposera un traitement spécifique.
Vous devrez attendre deux à trois mois pour juger le résultat de la reconstruction.
Les séances de radiothérapie sont à venir...
Un dégonflement de la prothèse avant la radiothérapie 3 semaines avant la radiothérapie et regonflage 3 semaines après la fin de la radiothérapie peut être proposé.
En cas d'irradiation de prothèse définitive ou d'expansion, la radiothérapie peut altérer la qualité de la reconstruction et augmenter de risque de complication, surtout avec les prothèses à coques.
LA TECHNIQUE DITE DU LAMBEAU
L’utilisation de tissus provenant d'une autre partie de votre corps. Il s’agit alors d’une reconstruction par la technique dite de lambeau.
Le lambeau est réalisé à partir de muscles dont la fonction n’est pas indispensable dans les mouvements de la vie courante. Deux techniques sont couramment pratiquées.
LE TRAM
C'est l'acronyme de Transverse Rectus Abdominis Muscle. Il utilise la peau de l’abdomen (lambeau du muscle « grand droit).
L’opération dure en moyenne 4 heures et nécessite une autrotransfusion et une hospitalisation de 5 à 10 jours.
Des douleurs du ventre sont fréquentes après l’opération. L’équipe soignante vous prescrira des médicaments pour supprimer les douleurs.
Les résultats sont esthétiquement supérieurs
LA TECHNIQUE DU LAMBEAU DU GRAND DORSAL AUTOLOGUE
Il s’agit d’une technique très utilisée en reconstruction mammaire notamment chez les patientes présentant des seins de volume moyen, et des séquelles post-radiques marquées nécessitant un apport cutanée du fait de la perte d’élasticité de la peau.
Elle utilise la peau du dos.
L’intervention dure en moyenne 2 heures et nécessite une hospitalisation de 4 à 8 jours car la vitalité du lambeau doit être surveillée les premiers jours. Elle nécessite souvent l'ajout d'une prothèse interne.
Des douleurs dans le dos peuvent se voir dans 10 à 30 % des cas après l’opération. L’équipe soignante vous prescrira des calmants.
LA RECONSTRUCTION PAR DIEP
C'est l'acronyme de Deep Inferior Epigastrique Perforator. Il s’agit d’une technique par lambeau libre abdominal nécessitant des sutures microchirurgicales des vaisseaux perforants abdominaux prélevés. Cette technique permet dans des cas bien sélectionnés de reconstruire des seins volumineux sans prothèse, en y associant une plastie abdominale. Il s’agit d’une technique difficile, longue et grevée d’un taux de complications non négligeable,
LE LIPOMODELAGE
Cette technique consiste à réaliser un prélèvement graisseux par aspiration au niveau de l’abdomen ou des membres inférieurs puis à réinjecter des travées d’adipocytes au niveau du site receveur. Elle a d’abord été utilisée pour améliorer les reconstructions, et en particulier les contours des reconstructions par prothèse. Puis secondairement, elle a permis de compléter le volume obtenu par reconstruction par lambeau autologue, permettant ainsi d’éviter de mettre un implant de complément. Elle a aussi été proposée pour préparer la paroi thoracique après mastectomie, avant la mise en place d’un implant.
ENFIN !
Pour ces techniques, comme pour les prothèses internes, le chirurgien plastique réalisera souvent une symétrisation pour que les deux seins soient symétriques
Les facteurs prédictifs de résultats esthétiques médiocres
- La taille de la tumeur > 5 cm (T3-4)
- La localisation de la tumeur à la partie interne du sein ou derrière la plaque aréolo-mamelonnaire (PAM)
- Les exérèses segmentaires étendues de type quadrantectomie
L'INTERVENTION & LES SUITES OPERATOIRES...
L'INTERVENTION …
La durée de l'intervention est variable et dépend du type de chirurgie réalisée. Par exemple, une mammectomie avec dissection des ganglions axillaires dure environ trois heures.
JUSTE APRÈS L'INTERVENTION
Le réveil
Quand vous vous réveillez après l'opération, vous êtes placée en salle de réveil. Vous y resterez jusqu'à votre réveil complet et jusqu’à ce que vos signes vitaux, tension, pouls et respiration, soient stables.
Les drains …
Un ou plusieurs drains (tubes en plastique ou en caoutchouc) sont placés sur la zone du sein ou de l'aisselle pour drainer le sang et la lymphe qui s'accumulent au cours du processus de cicatrisation. Ils comprennent l'évacuation des liquides et la mesure des quantités recueillies. La plupart des drains sont placés pendant quelques jours. Si la quantité de liquide drainé par jour est inférieure à 30 cc, le drain peut être enlevé. Assez rapidement, les médecins demandent aux patientes de bouger le bras pour éviter que n’apparaisse une raideur.
APRES LA CHIRURGIE
La plupart des patientes ayant une tumorectomie ou une mammectomie sont surprises de n'éprouver qu'une faible douleur dans la zone du sein opérée. Un pansement est placé sur la zone opérée. On vous demandera de faire des mouvements de l’épaule, car elle peut être enraidie. Ceci est important avant que n’apparaisse une raideur ou qu’elle se transforme en épaule « gelée ». Les soins de la zone opérée et du bras doivent être discutés avec votre médecin.
La durée de votre séjour à l'hôpital
L'intervention peut, maintenant, très souvent, être réalisée en ambulatoire. Dans les autres cas, la durée d'hospitalisation est courte de 1 à 4 jours en général.
La consultation après l’opération
La plupart des patientes revoient leur chirurgien une ou deux semaines après l'opération. Votre chirurgien vous expliquera les résultats de l'examen du tissu mammaire et vous parlera de votre traitement post-chirurgical. Si un traitement complémentaire est nécessaire, il vous orientera vers un cancérologue médical et/ou un radiothérapeute oncologue.
APRES UNE MASTECTOMIE…
LES PROTHÈSES MAMMAIRES EXTERNES
Certaines femmes souhaitent éviter une autre chirurgie sachant que la reconstruction mammaire peut nécessiter plusieurs interventions avant d’être finalisée.
La plupart des prothèses externes sont constituées de matériaux qui sont très proches de la consistance, de la texture et du poids des tissus naturels du sein. Vous pouvez trouver des informations pratiques complémentaires en consultant le site Internet : http://www.amoena.fr/
Une prothèse ayant un poids correct donne à votre corps l’équilibre dont il a besoin pour une posture correcte et elle maintient votre soutien-gorge en l’empêchant de remonter. Au début, cette prothèse peut sembler trop lourde mais elle devient plus naturelle avec le temps.
Les prix varient considérablement de 150 à plus de 250 €. La Sécurité Sociale, quant à elle, ne rembourse que 60 €. Le complément peut être pris en charge par votre mutuelle. Sachez que les plus chères ne sont pas forcément les meilleures ni les plus appropriées pour vous ! En pratique…
- Prenez le temps de choisir la prothèse qui vous va le mieux
- Choisissez celle qui est la plus confortable
- Préférez, celle qui vous donne l’apparence la plus attirante
- Sachez que vos vêtements doivent vous aller aussi bien qu’avant la chirurgie
LE CHOIX DU SOUTIEN GORGE
Celui qui vous va peut très bien être celui que vous avez toujours porté, il peut avoir besoin d’être ajusté ou pas. Si la cicatrice reste sensible, vous pouvez augmenter la taille du soutien-gorge pour qu’il ne serre pas trop la poitrine. Les femmes ayant une grosse poitrine peuvent soulager la pression sur les bretelles en utilisant des épaulettes.
Si vous prenez l’option de porter une prothèse située dans une pochette placée dans votre soutien-gorge, vous pouvez faire adapter votre soutien-gorge habituel. Il existe des soutiens gorges spéciaux pour mammectomie ayant des poches déjà prévues et cousues à l'intérieur. Si la prothèse provoque une irritation de la peau, utilisez alors un soutien-gorge avec poches.
Certaines femmes souhaitent porter leur prothèse sous leur chemise de nuit, mais elles souhaiteraient être plus confortables qu'avec un soutien-gorge normal. On peut trouver dans le commerce un soutien-gorge plus souple, quelques fois appelé soutien gorge de nuit ou de loisir.
Faite de l'exercice physique...
L’activité physique a un effet protecteur sur le risque de survenue de cancer du sein et sur le pronostic associé...
Pour en savoir plus et pour vous aider...
Dossier sur les prothèses mammaires = Les Impatientes : www.lesimpatientes.com/dossier.asp?id=10
Les différents types de chirurgies reconstructrices = Plasticiens.fr : https://www.sofcpre.fr/chirurgie-reconstructrice-esthetique.html
Mise à jour
17 mars 2024

