Les cancers secondaires (métastases)
30 fois plus fréquents que les cancers primitifs ...
LES CANCERS DIGESTIFS
Ce sont surtout les cancers drainés par la circulation des organes de l'abdomen (circulation splanchnique) qui donnent des métastases hépatiques. Il s’agit des cancers affectant :
- Le côlon +++
- Le pancréas
- L'estomac
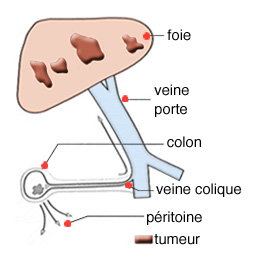
Le schéma montre la formation de métastases hépatiques d’un cancer du colon.
LES AUTRES LOCALISATIONS PRIMITIVES
Il faut toutefois savoir que des métastases hépatiques peuvent se voir dans la quasi-totalité des cancers généralisés. Par ordre décroissant de fréquence :
- Le cancer du sein
- Les carcinomes anaplasiques (bronchiques en particulier)
- Les mélanomes malins
- Les tumeurs endocrines
Les métastases hépatiques peuvent être uniques ou multiples. Leur aspect varie en fonction de la tumeur primitive. Tous les aspects sont possibles, y compris un aspect kystique
LE BILAN PRÉ-OPÉRATOIRE DE LA RÉSÉCABILITÉ DES MÉTASTASES HÉPATIQUES
LE RATIONNEL
L’évaluation préopératoire a, pour principal but, d’évaluer la résécabilité des métastases hépatiques qui dépend non seulement de l’état du malade mais également de l’extension de la maladie métastatique.
La chirurgie à visée curative n’est possible que si l’ensemble des métastases hépatiques peuvent être réséquées ou détruites avec des marges de sécurité saines et si la résection hépatique laisse en place un volume de foie restant suffisant pour éviter la survenue d’une insuffisance hépatocellulaire postopératoire.
De plus, la chirurgie est envisageable uniquement en l’absence de métastases extra-hépatiques non résécables.
EN PRATIQUE
Le bilan nécessaire comprend au minimum une échographie et un scanner thoraco-abdomino-pelvien, complétés par une IRM et un PET-scan. Son objectif est de rechercher des métastases extra-hépatiques et de préciser l’extension métastatique en intra-hépatique. Les métastases hépatiques sont considérées comme résécables si
- Elles peuvent être enlevées chirurgicalement ou détruites en totalité avec des marges saines
- La résection envisagée laisse en place au moins un pédicule portale et une veine hépatique homolatérale (du même côté)
- Après résection, il reste au moins 20 à 25 % de parenchyme hépatique fonctionnel.
Au terme de cette évaluation, les métastases hépatiques sont classées en deux catégories :
- Les métastases initialement non résécables qui représentent 80 % des métastases
- Les métastases d’emblée résécables correspondent à deux situations
- La résécabilité de classe I : métastases qui nécessitent une résection anatomique de moins de quatre segments laissant en place plus de 40 % de parenchyme hépatique fonctionnel
- La résécabilité de classe II : métastases hépatiques nécessitant des résections plus complexes intéressant plus de quatre segments et dont le plan de section est proche des vaisseaux majeurs du foie.
Les techniques de destruction de la tumeur (hors chirurgie)
|
Technique |
Les « plus » |
Les « moins » |
Indications |
|---|---|---|---|
|
Radiofréquence |
Simplicité |
Limitée en taille d’ablation |
≤ 3 tumeurs ≤ 3 cm |
|
Micro-ondes |
Simplicité |
Faible reproductibilité |
≤ 5 tumeurs ≤ 3 cm |
|
Laser |
Compatible avec l’IRM |
Multiplication du nombre de ponctions |
≤ 3 tumeurs ≤ 3 cm |
|
Cryothérapie |
Visibilité en temps réel de la formation du glaçon sous TDM |
Multiplication du nombre de ponctions |
≤ 3 tumeurs nodulaires ≤ 3 cm |
|
Radiofréquence multi-bipolaire |
Prédictibilité de la forme et de la taille des zones d’ablation |
Multiplication du nombre de ponctions |
≤ 3 tumeurs |
|
Electroporation irréversible |
Ceux de la radiofréquence avec une capacité de destruction ≤ 6 cm |
Multiplication du nombre de ponctions |
≤ 3 tumeurs |
Mise à jour
21 avril 2020

