La chirurgie
Glossaire
- L’ovariectomie : ablation des ovaires.
- La salpingectomie : ablation de la ou des trompe(s) de Fallope.
- L’annexectomie : ablation de ou des ovaires et de la ou des trompe(s) de Fallope
- L’hystérectomie : ablation de l'utérus
- La colpo-hystérectomie totale : ablation de l'utérus + col de l'utérus + la partie haute du vagin
- L'omentectomie totale : ablation de l'épiploon (membrane qui recouvre l’estomac et le gros intestin)
- L'omentosplénectomie : ablation de l'épiploon et de la rate
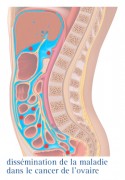
Pour les stades précoces
LA TUMEUR EST CONSDÉRÉE COMME "PRÉCOCE"
La chirurgie est la première étape du traitement des cancers de l'ovaire. Elle pourra être réalisée par cœlioscopie ou laparotomie en fonction des situations
Le type et l’étendue de la chirurgie sont fonction de l’extension de la maladie. L’objectif de l’intervention est la résection complète des lésions visibles. L’intervention comportera dans tous les cas
- Une exploration abdomino-pelvienne complète
- Une hystérectomie avec annexectomie bilatérale
- Des curages pelviens et lombo-aortiques
- Une omentectomie (exérèse du grand épiploon)
- Une appendicectomie
- Des biopsies péritonéales multiples et cytologie péritonéale.
LES TECHNIQUES
Cette opération s’appelle une hystérectomie avec salpingo-ovariectomie bilatérale. Une incision (laparotomie médiane xipho-pubienne) sera pratiquée par le chirurgien. Vous devez savoir qu’une extension verticale est possible et dépendra de l’importance de la cytoréduction à réaliser.
Lorsqu’une femme est en âge d’avoir des enfants et si le cancer est localisé à un ovaire, le chirurgien exceptionnellement pourra ne retirer que l'ovaire touché et sa trompe.
La voie cœlioscopique n'est, actuellement, techniquement possible que pour traiter les stades I, si le chirurgien peut réaliser une stadification complète.
LES CONSÉQUENCES
L’ablation des ovaires et/ou de l’utérus signifie que la femme ne pourra plus être enceinte et sera ménopausée si elle ne l’est pas déjà. Cependant, si un seul ovaire est enlevé, une femme peut encore être enceinte.
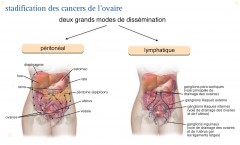
Pour les stades avancés
PLUSIEURS CAS DE FIGURE
Au terme du bilan pré-thérapeutique, la tumeur est considérée comme avancée. Dans ce cas, toute la stratégie thérapeutique repose sur une cœlioscopie exploratrice permettant de coter la carcinose péritonéale en utilisant des scores de carcinose péritonéale le péritoine est touché par le cancer). Les spécialistes distinguent alors deux situations :
La maladie est "résécable"
Une chirurgie de cytoréduction complète par laparotomie est généralement programmée dans les 15 jours suivant la cœlioscopie et une information complète des gestes qui pourront être nécessaires vous sera donnée, en particulier si le chirurgien est conduit à faire une résection intestinale.
S'il n'y a pas d’adénopathie en imagerie médicale suspecte sur le bilan initial ou en per opératoire, il n'y a pas de curage ganglionnaire systématique.
Une chimiothérapie comportant 6 cycles de carboplatine (AUC5 ou 6) et de paclitaxel (175 mg/m² 3h) sera prescrite. Le bevacizumab (15 mg/kg), sera poursuivi 12 mois en monothérapie. L’initiation du bevacizumab serai faite au cycle 2 ou 3 en cas de chirurgie avec résection intestinale ou trouble de cicatrisation.
Le délai d’initiation de la chimiothérapie doit être le plus court possible.
Une administration complémentaire de chimiothérapie par voie intra péritonéale (CHIP) est une option. Il en va de même pour l'utilisation du paclitaxel hebdomadaire (80 mg/m²) sans interruption.
La maladie non résécable
Dans cette situation, il est impossible de retirer toute la maladie péritonéale ou l’intervention serait associée à une morbidité trop importante. Les critères de non résécabilité de la tumeur sont :
- Une carcinose péritonéale étendue d'emblée inextirpable
- Plus de 3 segments digestifs atteints
- Une atteinte diffuse du mésentère
- Une atteinte majeure du hile hépatique et/ou du hile splénique.
LA CHIRURGIE D'INTERVALLE
Dans ce cas, une chimiothérapie néoadjuvante est réalisée. Le traitement comprend 3 ou 4 cycles de chimiothérapie associant du carboplatine (AUC 5) et du paclitaxel (175 mg/m²) tous les 21 jours.
La possibilité d'opérer et la résécabilité des lésions seront réévaluées après 3 cycles de chimiothérapie dans le but de réaliser la chirurgie de cytoréduction à ce moment là.
S'il n'y a pas d’adénopathie en imagerie médicale suspecte sur le bilan initial ou en per opératoire, il n'y a pas de curage ganglionnaire.
Quelques spécificités…
LA CHIRURGIE DE DEUXIÈME REGARD ( SECOND LOOK )
Elle peut être indiquée pour les patientes qui ont répondu à la chimiothérapie ce qui se traduit par un taux de CA125 normal et la disparition des signes de cancer à l’examen clinique et à l'imagerie médicale.
Elle permet au chirurgien de prélever des échantillons de tissus (biopsies) dans la zone où la tumeur existait auparavant et dans tous les endroits suspects dans l’abdomen. Ces fragments de tissus seront examinés par le médecin anatomo-pathologiste au microscope.
L’intervention peut être réalisée, selon les cas, soit par une laparotomie classique soit par une laparoscopie.
POUR LES TUMEURS DITES "BORDERLINE "
Pour les cancers de l’ovaire à malignité atténuée, la chirurgie conservatrice (conservation de l’utérus et d’un ovaire) est souvent proposée car il s'agit de tumeurs de bon pronostic avec plus de 90 % des femmes en vie à 10 ans et un taux de rechute après traitement conservateur de l'ordre de 5 %.
Pour les tumeurs de stade I, une annexectomie unilatérale reste le traitement de référence.
La kystectomie est également envisageable pour les patientes très jeune ou en cas d'atteinte ovarienne bilatérale. Il faut savoir que cette chirurgie minimale entraîne cependant un risque de rechute plus élevé.
Le traitement conservateur demeure possible, même dans les stades avancés avec, cependant, un risque de récidive augmenté.
La chirurgie avant, pendant et après
AVANT LA CHIRURGIE
La malade rencontre habituellement son chirurgien quelques jours avant l’intervention pour discuter de la chirurgie nécessaire. Il vous dira s’il faut envisager une hystérectomie radicale. C'est le bon moment pour lui poser les questions spécifiques au sujet de la chirurgie et des risques potentiels.
Quelquefois, les médecins vous donnent des documents afin que vous puissiez en prendre connaissance avant votre intervention, ainsi vous avez tout votre temps pour les lire sans vous sentir pressée.
On peut aussi vous demander votre consentement pour que les chercheurs puissent utiliser tout tissu ou sang, en plus de ce qui est nécessaire pour le diagnostic. S'ils ne sont pas directement utiles pour vous, ils peuvent être très utiles pour d’autres malades dans l'avenir.
On peut aussi demander vous demander de donner votre sang avant l’opération, si une transfusion peut sembler nécessaire.
Vous allez aussi rencontrer l'anesthésiste qui va vous endormir. Il examinera vos documents médicaux et vous demandera quels médicaments vous prenez afin de s'assurer qu'il n'y a pas d'interférence possible avec la chirurgie. Par exemple, si vous prenez des médicaments qui fluidifient le sang, comme l'aspirine, le Kardégic™, le Plavix™ ou ses génériques, les anti-vitamines K, les nouveaux anticoagulants oraux, on peut vous demander d'arrêter la prise du médicament une semaine ou deux avant l'opération.
Le type d'anesthésie utilisée dépend largement du type de chirurgie envisagée et de vos antécédents médicaux.
L'anesthésie générale est généralement proposée. On vous posera une perfusion intraveineuse pour l'administration de médicaments nécessaires à l’induction et au maintien de l’anesthésie tout au long de l'intervention.
On demande aux patientes de ne pas manger, ni de boire, 8 à 12 heures avant l'opération, surtout si une anesthésie générale est prévue.
L’INTERVENTION CHIRURGICALE ET SES SUITES…
La durée de l'intervention dépend du type de chirurgie réalisée. Par exemple, une hystérectomie radicale dure deux heures environ.
Quand vous vous réveillez de l'opération, vous êtes placée en salle de réveil jusqu'au réveil. On vérifiera que vos signes vitaux, votre tension artérielle, votre pouls et votre respiration sont stables. Vous retournerez dans votre chambre le soir.
Un ou plusieurs drains (tubes en plastique ou en caoutchouc) sont mis en place pour drainer le sang et la lymphe qui s'accumulent au cours du processus de cicatrisation. Les soins du drain comprennent l'évacuation des liquides et la mesure des quantités recueillies ainsi que la surveillance nécessaire par le médecin ou l'infirmière. La plupart des drains sont placés pendant quelques jours. Si la quantité de liquide drainé diminue jusqu’à environ 30 cc par jour, le drain est enlevé.
La sonde urinaire sera enlevée au bout de quelques jours.
Assez rapidement, les médecins demandent aux patientes de se lever pour éviter les phlébites. Celles-ci seront prévenues par un médicament anticoagulant et le port de bas de contention.
La durée de votre séjour à l'hôpital est en moyenne d’une semaine. Toutefois, elle est conditionnée par l'acte chirurgical pratiqué, votre état général, la présence d'autres problèmes médicaux, votre réaction pendant la chirurgie et votre état en post-opératoire.
Les décisions relatives à la durée de votre séjour à l'hôpital dépendent de votre choix et de l'avis de votre médecin.
Certains soins post-opératoires peuvent être prodigués à la maison par une infirmière rendant visite à la patiente à son domicile pour contrôler et dispenser les soins.
Vous pouvez reprendre vos activités dans les 4 à 6 semaines qui suivent l’intervention.
Mise à jour
14 mai 2021

