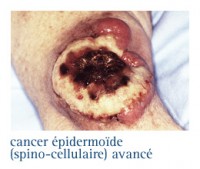
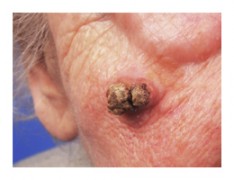
Cancers épidermoïdes (spinocellulaires)
Leur nouveau nom : carcinomes épidermoïdes cutanés
AVANT PROPOS
Ils sont plus rares que les cancers basocellulaires. Ils sont potentiellement agressifs avec possibilité de métastases ganglionnaires ou à distance, d'où l'importance d'un diagnostic précoce.
Le facteur de risque majeur principal est le soleil, cependant, pour certaines localisations génitales et périanales, le rôle de certains Papillomavirus (HPV) est essentiel.
L’incidence augmente avec l’âge et un pic de fréquence vers 70 ans. Il affecte surtout les personnes âgées et les immunodéprimés.
L’homme est plus souvent touché (3 hommes pour 1 femme).
ÉPIDÉMIOLOGIE
Ils représentent environ 20 % des cancers cutanés. En France, son incidence annuelle pour 100 000, est :
- Chez l’homme : entre 10 à 20 nouveaux cas
- Chez la femme : entre 5 à 10 nouveaux cas
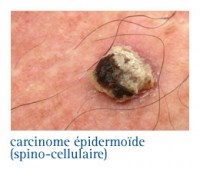
Les facteurs de risque
LE SOLEIL
L’exposition solaire cumulative est le principal facteur causal des carcinomes épidermoïdes. De ce fait, le risque de développer un cancer épidermoïde repose principalement sur deux facteurs :
- La dose cumulative d’exposition solaire
- Le phototype, c’est-à-dire, les sujets à peau claire
Il faut savoir que l'’utilisation chronique et répétée des PUVA et UVA est associée à ce type de cancers.
L'IMMUNODÉPRESSION
Elle est associée à une augmentation des épithéliomas et à leur sévérité. Ceci est surtout observé après une greffe rénale ou cardiaque. Chez ces patients, le carcinome épidermoïde est le cancer cutané le plus fréquent.
En règle générale, la fréquence augmente avec la durée de l’immunosuppression et le degré d’exposition solaire.
LES PAPILLOMAVIRUS (HPV)
Chez le sujet immunocompétent, le rôle des Papillomavirus (HPV) oncogènes est impliqué dans la genèse des cancers épidermoïdes des muqueuses, comme les cancers du col de l’utérus et de l’anus.
Une étude récente a retrouvé un lien entre la présence d'anticorps anti-HPV et le risque de carcinome spinocellulaire. Le lien se renforce en fonction du nombre de β-papillomavirus détectés.
LA MALADIE DE BOWEN
C'est un carcinome épidermoïde intra-épithélial (in situ) , c'est-à-dire non encore invasif.
Elle apparait vers l'âge de 70 ans et touche principalement les femmes.
Les localisations génitales sont associées fortement à la présence de Papillomavirus (HPV).
La progression vers un carcinome invasif se traduit cliniquement par l’apparition sur le placard plan d’une tumeur souvent ulcérée. La fréquence de cette progression n’est pas connue avec précision.
LA KÉRATOSE ACTINIQUE
C'est une dysplasie épidermique associée à une exposition UV chronique. Sa prévalence est estimée à 11 - 25 % chez l’adulte de plus de 40 ans et augmente avec l'âge, en particulier chez les sujets à peau claire,
Cette maladie est considérée comme une lésion précancéreuse avec un faible potentiel de transformation maligne et un fort potentiel de régression spontanée mais est considérée comme un précurseur de cancer épidermoïde.
Les modalités possibles de traitement sont la cryothérapie , les médicaments topiques (5-fluoro-uracile - en crème, imiquimod, diclofénac) et la photothérapie dynamique.
LES AUTRES FACTEURS
Les expositions professionnelles à certains toxiques peuvent être reconnues en maladies professionnelles , comme l'exposition :
- Aux goudrons de houille (tableaux RG16bis, RA 35bis)
- À l’arsenic, thérapeutique autrefois; actuellement professionnelle (tableaux RA 10 et RG 20)
De plus, ces cancers peuvent se développer.
- Sur une cicatrice, surtout de brûlure parfois sur une plaie chronique comme un ulcère de jambe
- Après une irradiation, thérapeutique, souvent plusieurs années après radiothérapie ou chez les radiologues
Enfin, la consommation de tabac augmente le risque.
Les maladies rares ci-dessous sont connues pour être un facteur prédisposant au développement de ce type de cancers
- Le xéroderma pigmentosum
- L'albinisme
- Le syndrome de Muir-Torre
- Le syndrome KID (kératose, icthyose, surdité)
- L'épidermolyse bulleuse dystrophique
- L'anémie de Fanconi
- Le syndrome de Rothmund-Thompson
- Le syndrome de Werner
Points importants : prévenir...
- Protéger la peau avec vêtements et écrans lors des activités à l’extérieur
- Rester le plus possible à l’ombre à la mi-journée (de 11 à 15h)
- Porter un chapeau à larges bords à l’extérieur
- Eviter l’utilisation des lits, lampes et cabines de bronzage
- Utiliser un écran solaire ne permet pas d’augmenter la durée d’exposition
Les signes et le diagnostic
LE RECHERCHER SUR UNE LÉSION PRÉEXISTANTE PRÈCANCÈREUSE
SUR LA PEAU
Les kératoses photo-induites, kératoses actiniques ou solaires ou séniles sont les lésions précancéreuses les plus fréquentes. Elles peuvent régresser spontanément ou évoluer en un authentique cancer épidermoïde (CE). Il existe un continuum entre la kératose actinique, le CE in situ et le CE invasif.
Elles siègent sur les zones photo-exposées, comme le visage et le dos des mains. Elles se présentent sous l'aspect de lésions croûteuses souvent multiples, plus ou moins érythémateuses, qui saignent facilement après grattage.
SUR UNE MUQUEUSE OU UNE DEMI-MUQUEUSE*
Les leucoplasies
Elles résultent d’un phénomène de kératinisation de la muqueuse buccale, en particulier de la lèvre inférieure. La cause la plus fréquente est l'association d'une consommation de tabac et d'une exposition au soleil.
Ce sont des lésions blanchâtres bien limitées, asymptomatiques, adhérentes et ne saignant pas au contact. Leur traitement est la destruction par la chirurgie, l'électrocoagulation ou la vaporisation au laser à CO2. L’arrêt du tabac s'impose alors.
Certains états inflammatoires chroniques muqueux rares
Ils peuvent se transformer avec une relative fréquence. Il peut s'agir d'un lichen scléreux génital, d'un lichen érosif buccal.
COMMENT SE PRÉSENTE-T-IL, CLINIQUEMENT ?
On le trouve surtout sur le dessus du nez, sur le front, sur la lèvre inférieure et sur les mains. L'aspect clinique est variable. Il peut s’agir d’une lésion :
- Croûteuse rebelle,
- Bourgeonnante,
- Verruqueuse inflammatoire
- Ulcérée infiltrante, forme la plus fréquente.
Les lésions muqueuses sont plus rapidement évolutives et invasives.
* Zone de transition entre la peau et une muqueuse (bord rouge des lèvres ou le gland du pénis). L'épiderme y est mince et transparent, peu kératinisé. Les formations pilaires et les glandes sudorales sont absentes. Quelques glandes sébacées peuvent être retrouvées.
Les valeurs de T, N, M
| Tumeur (T) |
Ganglions lymphatiques régionaux (N) | Métastases à distance (M) |
|---|---|---|
|
|
|
Stades des carcinomes cutanés (8ème version de la tête et du cou)
La nouvelle classification introduit les notions « d’invasion en profondeur au-delà de 6 mm » et « d’invasion péri-nerveuse » .
Par ailleurs, un critère de "taille" est réintroduit avec une valeur de 4 cm (au lieu de 5 cm), permettant de différencier des lésions T3 de T2, et en accord avec les critères de taille des autres tumeurs ORL.
Les adénopathies cervicales sont classées selon la classification "N" habituelle.
| Stade | Tumeur T | Ganglion N | Métastase |
|---|---|---|---|
| 0 | Tis | N0 |
M0 |
| I | T1 | ||
| II | T2 ou T3 | ||
| III |
T4 |
N0 |
|
| IV | Tout T | Tout N | M1 |
LES FACTEURS PRONOSTIQUES
Tout d'abord, le délai de prise en charge est un facteur pronostique....
La majorité des carcinomes épidermoïdes est de bon pronostic. Le taux de létalité est, selon les séries, varie de 1.5 to 3.4%.
C'est un cancer dont la malignité est surtout locale.
Cependant, l’évolution locale peut être agressive, soit par infiltration, soit par diffusion le long des vaisseaux ou des nerfs. De plus, c'est une tumeur lymphophile et peut donc métastaser à distance par extension :
- Aux premiers relais ganglionnaires dans 2 à 5 % des formes cutanées et 20 % des formes muqueuses. Ceci explique que le spécialiste recherchera systématiquement par l’examen clinique une adénopathie dans le territoire de drainage
- Par voie hématogène aux organes internes (poumons, foie, cerveau, etc.) est exceptionnel.
| Critères cliniques | Critères histologiques | Siège de la lésion |
|---|---|---|
|
|
|
|
GROUPE 1: absence de critère de mauvais pronostic ; risque très faible de récidive et/ou de métastases.
|
||
SON TRAITEMENT
LA CHIRURGIE, LE PLUS SOUVENT.. .
La chirurgie large avec des marges de 4 à 10 mm est le seul traitement de référence.
La technique de chirurgie micrographique décrite par F. Mohs en 1941 se pratique le plus souvent sous anesthésie locale avec analyse extemporanée par congélation. La tumeur est d’abord enlevée par curetage ou exérèse chirurgicale. Une première recoupe mince (environ 2 mm) est alors prélevée sur toute la surface péri-tumorale. Après vérification histologique extemporanée, s’il ne persiste pas de foyer tumoral, les marges sont considérées comme saines. Dans le cas contraire, le résidu tumoral est repéré pour orienter la reprise qui se fera à nouveau de façon parallèle à la surface de la perte de substance.
Un curage ganglionnaire peut s'imposer au moindre doute.
L'exérèse chirurgicale est suivie d'une réparation chirurgicale immédiate
La cryothérapie consiste à vaporiser de l’azote liquide sur une lésion dans le but d’obtenir une congélation. Elle permet une destruction tissulaire superficielle. Plusieurs séances peuvent être nécessaires.
La cryochirurgie
Le curetage-électrocoagulation
La radiothérapie
Une radiothérapie adjuvante peut être proposée en cas de facteurs de pronostic défavorable. Des doses de 60 à 70 Gy ou équivalentes sont nécessaires et fonction de la taille tumorale.
EN CAS DE MÉTASTASE
En cas de suspicion d’une atteinte ganglionnaire, le ganglion suspect (cliniquement ou à l’imagerie médicale) fera l'objet d'une biopsie chirurgicale avec contrôle histologique. Si le ganglion est atteint, un curage ganglionnaire complet avec une étude histologique de tout ganglion repéré macroscopiquement sera réalisée.
Un traitement complémentaire consistant en une irradiation adjuvante des relais ganglionnaires est nécessaire en cas d'atteinte métastatique et/ou si le curage ganglionnaire à été incomplet ou douteux.
Il est homologué pour le traitement en monothérapie pour le traitement du carcinome épidermoïde cutané métastatique ou localement avancé (CECm ou CECla) qui ne sont pas candidats à une chirurgie curative ni à une radiothérapie curative.
La dose recommandée est de 350 mg de cémiplimab, administrée toutes les 3 semaines par perfusion intraveineuse de 30 minutes. Le traitement pourra être poursuivi jusqu’à progression de la maladie ou une toxicité inacceptable.
Une étude récemment publiée a montré, aux stades de II à IV, l'intérêt de cette immunothérapie en tant que traitement néoadjuvant (4 doses à 3 semaines d'intervalle).
Pembrolizumab (Ketruda™)
Le suivi du traitement
IL FAIT APPEL A VOUS-MÊME...
On vous apprendra à faire un auto-examen, pour une auto-détection d’une éventuelle récidive. On vous incitera à respecter les règles de photoprotection.
SELON LA FORME DE LA MALADIE
Pour les tumeur du Groupe 1 et les carcinome in situ
Examen clinique tous les ans, pendant au moins 5 ans et aucun examen paraclinique.
Pour les tumeurs du Groupe 2
Examen clinique tous les 3 à 6 mois, pendant au moins 5 ans (voire plus fréquent selon les critères pronostiques).
Examens complémentaires en cas de "haut risque" : échographie locorégionale tous les 6 mois pendant 5 ans ; d'autres examens sont possibles et seront orientés par les résultats de l'examen clinique.
Mise à jour
15 juin 2023

