Les tumeurs malignes
Les cancers à cellules rénales
LES "VRAIS" CANCERS DU REIN
Le carcinome à cellules rénales représente 90 % des tumeurs rénales malignes et comprend quatre types histologiques principaux :
- Le carcinome à cellules claires, dans les trois quarts des cas
- Le carcinome tubulo-papillaire (10-15 %) dont il en existe deux sous-types (I et II). Le sous-type II serait de moins bon pronostic que le sous-type I
- Le carcinome chromophobe est rare (5 %) mais de bon pronostic
- Le carcinome de Bellini ou carcinome des tubes collecteurs est très rare (1 %).
LEUR EVOLUTION
Les modifications initiales
Elles ne sont jamais détectées car elles sont totalement silencieuses, c’est-à-dire sans aucun symptôme. On peut, parfois, les observer à l’occasion d’une opération consistant à enlever un rein (néphrectomie) pour une autre raison comme une rupture à l’occasion d’un accident ou, surtout, à l’occasion d’une transplantation rénale.
Le cancer du rein invasif
C'est une tumeur dont les cellules cancéreuses ont envahi le tissu avoisinant. L
es cancers du rein se développent généralement lentement, sur plusieurs années. Ces modifications précoces ne produisent jamais des symptômes visibles et passent donc souvent inaperçues. En revanche, ils peuvent être découverts à l’occasion d’examens.
ATTENTION...
Les cancers urothéliaux ou tumeurs de la voie excrétrice supérieure sont des tumeurs affectant les voies urinaires et non les reins. Ils sont traités au chapitre cancer de la vessie.
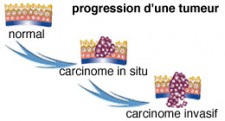
De la cellule normale a la cellule maligne
| Cancer in situ | Cancer invasif |
|---|---|
|
Risque : évolution vers un cancer invasif |
Risque : envahissement des tissus avoisinants avec atteinte des ganglions et métastases |
L’atteinte des ganglions : quelle importance ?
L’atteinte des ganglions lymphatiques signifie que certaines cellules cancéreuses ont eu la capacité de sortir du rein pour former d'autres colonies tumorales en dehors de l’organe. Il existe donc un risque que d'autres cellules aient suivi le même processus pour aller dans d'autres organes du corps.
C'est pourquoi, lors du bilan d'extension de la maladie, il est important de déterminer si le cancer s'est étendu aux ganglions lymphatiques du hile du rein puis à ceux situés autour de l’aorte abdominale ou de la veine cave afin de mettre sur pied le meilleur traitement.
Les métastases du cancer du rein
L’événement le plus délétère, au cours de l'évolution d'un cancer du rein, est la dissémination des cellules tumorales au-delà du rein (métastases). Les métastases se font par migration des cellules tumorales.
La dissémination des cellules cancéreuses se fait par voie lymphatique et par les vaisseaux sanguins (hématogène). Le drainage veineux collatéral rétrograde du rein par l'intermédiaire des veines lombaires dans les plexus vertébraux semble être dans le développement des métastases vertébrales et méningées.
Dans le cas des carcinome à cellules claires, des métastases peuvent apparaître dans 10 à 40 % de manière synchrone et, dans environ 30 % des cas, elles ont une évolution métachrone, c'est-à-dire qu'elles apparaissent après un intervalle libre dans les 3 ans qui suivent le diagnostic.
Les métastases pulmonaires représentent 50 à 80 % de l’ensemble des localisations secondaires. Les autres localisations, foie, os, cerveau, surrénale sont moins fréquentes. Leur évolution est très variable.
L’avènement des thérapies ciblées, a transformé la prise en charge de la maladie à ce stade.
Mise à jour
1er décembre 2023

