La chirurgie
L'ablation de la prostate = prostatectomie
UN PETIT RETOUR EN ARRIÈRE...
La prostatectomie radicale est le plus ancien traitement à visée curative du cancer localisé de prostate.
La première exérèse radicale de la prostate, c'est à dire l'ablation de la prostate, des vésicules séminales et du col vésical, a été effectuée par voie périnéale par deux chirurgiens américains, H.H. Young assisté par de W.S. Halsted, en 1904 à l'hôpital J de Baltimore aux États Unis. Ils ont décrit la technique pour la première fois dans la littérature en octobre 1905.
POURQUOI CETTE OPÉRATION ?
L’objectif du traitement chirurgical est d’obtenir la guérison définitive de la maladie par l’ablation de tous les tissus cancéreux.
La prostatectomie totale est une option dans les tumeurs de risque faible, elle est indiquée dans les tumeurs de risque intermédiaire et peut être proposée dans les tumeurs de haut risque avec la possibilité d’un traitement adjuvant associé.
L'INTERVENTION
Elle est faite sous anesthésie générale ou péridurale. Elle consiste en l’ablation de la totalité de la prostate avec les vésicules séminales. Dans ce cas, le chirurgien laisse en place le sphincter urinaire volontaire et, si possible, le col vésical.
Elle peut être associée à un curage ganglionnaire pelvien. Les résultats participent à l’évaluation pronostique et permettent de préciser une indication éventuelle d’un traitement adjuvant, en cas de métastases occultes.
Les techniques actuelles permettent dans certains cas une conservation uni- ou bilatérale des nerfs érecteurs sans majoration significative du risque de marges chirurgicales positives ce qui diminue le risque d’incontinence et/ou d’impuissance, sans toutefois le supprimer.
C'est le seul traitement qui permet une amélioration de la survie globale et de la survie spécifique.
L'évolution des techniques chirurgicales...
1904 Prostatectomie par voie périnéale
1983 Prostatectomie rétro-pubienne
1997 Prostatectomie laparoscopique
2000 Prostatectomie Robotique
Les prostatectomies radicales traditionnelles
LES VOIES D'ABORD
La voie d'abord c'est le chemin suivi par le chirurgien pour atteindre la prostate et la tumeur.
La voie rétropubique
Cette voie d’abord permet la prostatectomie radicale et autorise un curage ganglionnaire. L’incision chirurgicale de 5 à 8 cm est faite au-dessus du pubis. Une variante de cette chirurgie permet une étude précise des bandelettes latéro-prostatiques dans lesquelles passent les nerfs contrôlant les sphincters et l’érection.
Il faut savoir qu’un délai de 6 à 8 semaines doit être respecté entre les biopsies prostatiques et l’opération pour éviter les rares complications infectieuses.
La « voie transpérinéale »
Cette technique permet la prostatectomie radicale mais pas un curage ganglionnaire. L’incision est faite dans le périnée entre le scrotum et l’anus. Si un curage ganglionnaire est nécessaire, il sera réalisé sous cœlioscopie. Cette opération est moins souvent proposée de nos jours.
LA PRÉSERVATION NERVEUSE
Elle peut être réalisée lorsque le patient désire de conserver sa fonction érectile en cas de cancer localisé. En revanche, la préservation n’est pas recommandée dans les cas de risque élevé de franchissement capsulaire par la tumeur.
LA PROSTATECTOMIE radicale laparoscopique
LA TECHNIQUE
La prostatectomie radicale laparoscopique (PRLsc)
C’est une nouvelle technique très intéressante et moins invasive que les méthodes traditionnelles qui a été décrite en 1992 par le Dr Schuessler et le premier malade, en France, a été opéré par le Dr Richard Gaston.
La PRLsc assistée par robot chirurgical
L'évolution actuelle se fait vers la prostatectomie radicale robot-assistée.
C'est un dispositif nouveau qui permet au chirurgien de réaliser une intervention sous coelioscopie/laparoscopie dans des conditions optimisées: vision 3D, degrés de mouvements supplémentaires des instruments, position assise et confort opératoire pour le chirurgien.
Cette technique permet donc de disposer de toutes les aisances de travail de la chirurgie ouverte, avec les avantages de la coelioscopie (petites incisions, récupération plus précoce, ...).
Ce n’est pas le robot qui effectue l’intervention mais le chirurgien derrière ses commandes.
Cette technique est maintenant couramment proposée pour réaliser une prostatectomie radicale ou totale
En pratique...
L’intervention se fait sous anesthésie générale. Le chirurgien réalise 5 incisions abdominales afin d’introduire les trocarts. Le plus gros des trocarts est situé au niveau de l’ombilic. Des trocarts supplémentaires peuvent être nécessaires afin d’aider le geste chirurgical.
Il s’agit ensuite pour le chirurgien de détacher la prostate et les vésicules séminales des éléments l’avoisinant. Une fois détachée la prostate est mise de coté dans un sac. Le sac contenant la prostate est sorti par l’orifice ombilical.
Une fois la prostate enlevée de toutes ces attaches elle est mise de côté et le temps de reconstruction commence. Il consiste à rétablir la continuité entre la vessie et l’urètre (anastomose).
Le taux de survie sans récidive, à court et moyen terme, est comparable à celui des techniques traditionnelles.
Elle s’accompagne de moins d’effets secondaires, en particulier d’incontinence et d’impuissance. Cette nouvelle technique fait l’objet d’études de validation et n’est pas considérée, à ce jour, comme une méthode « standard ».
QU'EN PENSER ?
Le tableau ci-dessous, tente de vous présenter les avantages et les inconvénients de cette technique, en l’état actuel des connaissances.
POUR VOUS AIDER A CHOISIR ...
| MARQUEUR | PROSTATECTOMIE TRADITIONNELLE | PROSTATECTOMIE PAR LAPAROSCOPIE | PROSTATECTOMIE PAR ROBOT |
|---|---|---|---|
| Résultat oncologique | Pas de différence en terme de survie sans récidive à 7 ans ~80 % Robot = Ouvert = Cœlioscopie |
||
| Continence |
En termes d'incontinence à 1 an (protection 16% - protection de précaution 9%) |
||
| Sexualité | En termes de sexualité à 1 an: 70% ; à 2 ans: 79% (63 à 94%) Robot > Ouvert > Coelioscopie |
||
| Hospitalisation | 9 jours | 9 jours | 7 jours |
| Complications |
Moins de saignements : 400 ml en moyenne contre 500 à 800 ml |
Un temps opératoire plus long
|
Durée opératoire 1h30 |
Robot > Ouvert > Cœlioscopique |
|||
Le curage ganglionnaire
POUR LES CANCERS LOCALEMENT AVANCÉS
Les curages extensifs, combinés à la prostatectomie totale d’exérèse, sont l’une des options dans les cancers localement avancés (stade III - pT3b-T4).
Cette technique permet une augmentation de la survie et un PSA indétectable après 5 ans.
Les effets secondaires notables peuvent être un lymphocèle post-opératoire ou, plus rarement, une plaie rectale.
POUR LES CANCERS A FAIBLE RISQUE
L’intérêt du curage est discutable pour les patients dont le cancer est classé d’emblée dans le groupe à faible risque de récidive.
LES COMPLICATIONS POSSIBLES
Le taux de complications est augmenté en cas de curage extensif (de l’ordre de 20 %) avec une proportion plus importante de lymphocèle en cas d’approche extra-péritonéale
LA PROSTATECTOMIE RADICALE DANS LES CANCERS DE PROSTATE A HAUT RISQUE DE RÉCIDIVE
- Contrôle local à 5 ans : 80 %
- Survie spécifique à 5 ans > 85 %
- Survie sans métastase > 80 %
- Guérisons biologiques à 5 ans > 45 %
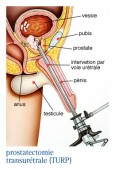
La résection transurétrale de la prostate (RTUP)
LE PRINCIPE
L’intervention se fait sous endoscopie, c'est à dire sans ouvrir l'abdomen mais en passant par l'urètre L’urologue introduit dans la vessie un cystoscope. A l’aide du cystoscope des instruments de résection sont introduits. Ceux-ci permettront d’enlever des « copeaux du tissu prostatique faisant saillie dans la vessie, comme le montre le schéma de gauche.
Cette technique permet l’ablation de la portion de la prostate qui entoure l’urètre.
EN PRATIQUE
L’opération est réalisée sous anesthésie générale ou péridurale et nécessite une hospitalisation de courte durée. Vous aurez une sonde à demeure pendant une courte période.
Les suites opératoires sont simples, en dehors de petits saignements.
CES INDICATIONS
Ce n’est pas un traitement à « intention curative » du cancer de la prostate. Elle est néanmoins utilisée, sous certaines conditions, pour contrôler les symptômes de la maladie.
AVANT LA CHIRURGIE
LA CONSULTATION AVEC L'UROLOGUE
L'annonce...
C’est le bon moment pour lui poser les questions spécifiques au sujet de la chirurgie et des risques potentiels. Celui-ci vous dira s’il faut envisager une prostatectomie. Vous pourrez lui poser les questions spécifiques au sujet de la chirurgie et des risques potentiels.
Le type d'anesthésie utilisée dépend largement du type de chirurgie envisagée et de vos antécédents médicaux. L'anesthésie générale est généralement proposée si l'opération comprend une chirurgie complexe.
PENDANT ET APRES...
L'INTERVENTION
L’intervention chirurgicale, sous anesthésie générale, dure de 2 à 5 heures mais dépend du type de chirurgie. Par exemple, une prostatectomie par voie rétropubique avec dissection des ganglions lymphatiques dure environ trois heures.
LA SALLE DE RÉVEIL
Quand vous vous réveillerez de l'opération, vous serez placé en salle de réveil où on vérifiera que vos signes vitaux, tension artérielle, pouls et respiration, sont stables.
Vous rentrerez le soir même dans votre chambre.
LES TUYAUX
Les drains …
Un ou plusieurs drains (tubes en plastique ou en caoutchouc) sont mis en place dans l’abdomen ou le périnée pour drainer le sang et les liquides qui s’accumulent au cours du processus de cicatrisation. Les soins du drain comprennent l’évacuation des liquides et la mesure des quantités recueillies ainsi que la surveillance nécessaire par le médecin ou l’infirmière. La plupart des drains sont retirés au 4 ème jour.
La sonde urinaire
Une sonde vésicale sera mise en place pour 7 à 10 jours pour permettre une bonne cicatrisation et la récupération du sphincter. Votre urologue peut vous proposer un retour à domicile précoce avec la sonde vésicale en place, celle-ci étant ensuite enlevée à domicile par une infirmière ou au cours d’une hospitalisation de courte durée.
LE LEVER
Vous vous lèverez dès le lendemain de l'intervention pour éviter les phlébites. Un traitement anticoagulant (petites piqûres sous-cutanées) sera institué pour une quinzaine de jours et vous devrez porter des bas de contention.
LA DURÉE D'HOSPITALISATION
En général, la durée d’hospitalisation est d'une semaine mais elle va dépendre de l'acte chirurgical pratiqué, de votre état général, de la présence d'autres problèmes médicaux, de votre réaction pendant la chirurgie et de votre état en postopératoire. A ceci, peut s’ajouter un séjour en maison de convalescence pour vous aider à mieux récupérer, surtout si vous êtes seul ou si vous ne pouvez pas vous faire aider.
Les suites opératoires de la prostatectomie
LES FUITES URINAIRES
Après l’ablation de la sonde, il existe fréquemment une incontinence urinaire. Celle-ci est régressive entre quelques semaines et plusieurs mois pour 9 hommes sur 10. C'est normal, car l'intervention a supprimé le sphincter vésical qui vous permettait de retenir inconsciemment vos urines. Le plus important sphincter, que vous pouvez serrer volontairement, a été préservé.
On estime qu’à un an 80 % des opérés sont continents et 90 % n’ont pas besoin de plus d’une protection par jour.
Une rééducation peut vous être proposée par votre urologue afin de renforcer les muscles participant à la continence. Cette rééducation à pour objectif de diminuer ou faire disparaître les séquelles d’incontinence urinaire. La rééducation périnéale active, chez un kinésithérapeute spécialisé, avec biofeedback dure 6 semaines environ.
LES PROBLÈMES SEXUELS
La dysfonction érectile
Après l’intervention vous n’aurez pas d’érections spontanées pendant un certain temps car la reprise des érections dépend de plusieurs facteurs. Si vous aviez, avant l'intervention, de bonnes érections, celles-ci ont des chances d’être recouvrées dans l'année qui suit votre intervention.
Votre urologue pourra vous proposer différents types de traitements comme le Cialis™, le Lévitra™ ou le Viagra™, des injections intra-caverneuses avec le Caverject™, remboursé par la Sécurité Sociale, ou des prothèses, dites a vacuum .
L’anéjaculation
Vous n'aurez plus d'éjaculation de sperme à la suite de vos rapports sexuels (anéjaculation), car vous n'avez plus de prostate, ni de vésicules séminales. En revanche, vous conserverez un orgasme.
La procréation
Après l’intervention vous ne pourrez plus procréer. Il peut être intéressant de prévoir de conserver votre sperme dans une banque (CECOS) avant l’intervention.
QUELQUES CONSEILS PRATIQUES
Vous risquez de perdre quelques gouttes d'urine à l'effort, lors d’un lever brutal, lorsque vous courez,… dans ce cas, vous devez contracter vos muscles périnéaux avant cet effort, comme cela vous aura été enseigné par le kinésithérapeute.…
Lorsque vous urinez, coupez 2 à 3 fois le jet et aussi souvent que possible
Faites travailler votre périnée, en serrant les fesses et l'anus comme pour retenir les selles
Utilisez momentanément des garnitures (couches rectangulaires coupées en deux, des changes anatomiques pour adulte)
En dépit des fuites, continuez à boire normalement ; votre organisme a besoin d'environ 1,5 l d'eau par jour.
Mise à jour
11 avril 2020

