La chimiothérapie
La chimiothérapie, une modalité de traitement
LE PRINCIPE
La chimiothérapie est un traitement du cancer à base de médicaments qui a été découvert au cours des années 1940.
C’est un traitement systémique parce qu'il intéresse le corps tout entier. Les médicaments circulent dans le sang pour atteindre les cellules cancéreuses dans le corps tout entier. Ils peuvent être administrés par voie intraveineuse ou par voie orale.
Ces médicaments ont pour but de détruire les cellules cancéreuses. La particularité de ces drogues est qu'elles sont toxiques sur toutes les cellules capables de se diviser.
Les chimiothérapies bloquent la prolifération des cellules cancéreuses tout comme des autres, en empêchant la synthèse d'ADN indispensable à la duplication des cellules et en détruisant les fibres de la trame cellulaire (qui structurent la cellule).
EN PRATIQUE...
La chimiothérapie est administrée en cycles. Chaque période de traitement est suivie d'une période de repos thérapeutique permettant la récupération des lignées cellulaires normales affectées par le ou les médicaments.
Une modalité de traitement incontournable...
LES INDICATIONS
La chimiothérapie adjuvante (complémentaire)
Son indication dépend de facteurs pronostiques comme le stade, le type histologique, et l’extension tumorale. Elle est très souvent proposée pour les tumeurs germinales non séminomateuses. Son bénéfice est de réduire le risque de récidive.
La chimiothérapie de rattrapage
C'est une option très importante, en raison du taux très élevé de guérison du cancer du testicule et cela même à un stade avancé avec dissémination de la maladie.
Pour les formes non séminomateuses, la chimiothérapie tient une place très importante dans le traitement du cancer du testicule, quel qu'en soit le stade d'évolution. Elle demeure active, même au stade métastatique, permettant encore d'obtenir des taux de guérison de l’ordre de 50 %.
LES MÉDICAMENTS
Les principaux protocoles proposés sont le BEP (Bléomycine, Etoposide et cisPlatine) ou l’EP (Etoposide et cisPlatine) pouvant être complétés par une chimiothérapie intensive en cas de cancer métastatique de mauvais pronostic. Dans ce cas, le protocole inclut en plus du paclitaxel de l’ifosfamide et de l’oxaliplatine.
LA DURÉE DU TRAITEMENT
Elle est relativement courte, généralement de 2 à 3 mois selon les schémas thérapeutiques utilisés.
LES PROTOCOLES
LE CONTEXTE
Différents protocoles, c'est-à-dire la combinaison de différents médicaments donnés à des doses précises, selon une chronologie particulière, ont prouvé, depuis des années, leur grande efficacité
L'évolution des traitements se fait, au fil des années, vers des thérapies qui ont au moins la même efficacité, mais des effets secondaires de plus en plus réduits. Les protocoles sont désignés par les initiales des produits utilisés.
La chimiothérapie à base de sels de platine est efficace dans le traitement des séminomes et parmi les différents types, le carboplatine est préféré en raison de son profil de toxicité.
LES CHIMIOTHÉRAPIES USUELLES
Le BEP
C’est le protocole standard de première ligne. Il est administré souvent en cure unique, en traitement adjuvant, ou en 3 cures, dans les formes avancées de la maladie. Il comprend :
- Bléomycine 30 U/m²/j à J1, J7, J14 (dose totale 300 mg)
- Etoposide 100 mg/m²/j à J1, J2, J3, J4, J5
- cisPlatine 20 mg/m²/j à J1, J2, J3, J4, J5
Le VIP
Ce protocole, sans bléomycine, comprend l’administration de 3 médicaments et le Mesna, 3 jours de suite
- Vépéside™ (étoposide), 75 mg/kg
- Ifosfamide (Holoxan™), 1.2 g/m²
- cisPlatine 20 mg/m²
- Mesna 1.5 g/m²
Le plus souvent 4 cures successives, tous les 21 jours, sont nécessaires. Ces médicaments sont administrés en perfusion intraveineuse et vous resterez à l’hôpital au minimum 3 jours.
Les protocoles sans bléomycine
Ils sont proposés pour éviter les rares cas de complications pulmonaires à long terme.
- EP = Etoposide, cisPlatine est administré en quatre cures
- VelP = Vinblastine (Velbé™), Ifosfamide + mesna + cisPlatine
- PVB = CisPlatine, Vinblastine (Velbé™), Bléomycine
- Carboplatine seul AUC7 (en alternative à la radiothérapie pour les séminomes de stade I)
"BEP" versus "EP", en pratique...
| Protocole | Doses | Durée |
|---|---|---|
| BEP | Étoposide 100 mg/m²/j IV 5 jours Cisplatine 20 mg/m²/j IV 5 jours Bléomycine 30 unités 1 fois par semaine pendant 3 semaines (j1, j8, j15 ou, j2, j9, j16) |
Tous les 21 jours pour un total de 3 cycles |
| EP | Étoposide 100 mg/m²/j IV 5 jours Cisplatine 20 mg/m²/j IV jours |
Tous les 21 jours pour un total de 3 ou 4 cycles |
Les effets secondaires du BEP sont résumés dans la plaquettes éditée par Onco Occitanie que nous remercions.
Avant la chimiothérapie
Les précautions à prendre …
Au moment du diagnostic et avant d’entreprendre le traitement de chimiothérapie, des examens sont nécessaires.
Il est préférable d’éliminer toute source d’infection avant de débuter une chimiothérapie. La source d’infection la plus fréquente est dentaire. Si votre traitement de chimiothérapie n’est prévu que dans 2 ou 3 semaines, vous avez le temps de faire examiner et traiter vos dents chez votre dentiste, avant de débuter.
Une prise de sang sera systématiquement réalisée avant la chimiothérapie dans le but de s’assurer du bon fonctionnement d’organes essentiels pour le métabolisme et l’élimination des médicaments, tels que le foie et le rein.
Dans cette prise de sang, il sera également vérifié que les cellules circulantes du sang (globules blancs, globules rouges et plaquettes) sont à un taux satisfaisant, car ce sont les cellules saines de l’organisme dont la production est la plus sensible aux médicaments de la chimiothérapie.
Si le taux de globules rouges (ou plus précisément, le taux d’hémoglobine) est trop bas, il vous sera proposé de recevoir une transfusion de sang (culots globulaires) avant de réaliser la chimiothérapie. Une autre option est l’administration d’érythropoïétine ou EPO (Eprex™, Recornom™, Aranesp™) en injection sous-cutanée. L’EPO est l’hormone naturelle de l’organisme, sécrétée au niveau du rein, qui stimule la production des globules rouges au niveau de la moelle des os, site naturel de fabrications de cellules du sang.
Les bilans spécifiques
Certains médicaments de chimiothérapie peuvent présenter une toxicité orientée vers certains organes précis. Des examens peuvent alors être utiles pour vérifier que cet organe fonctionne de façon satisfaisante chez vous avant d’administrer le médicament.
La fonction cardiaque
Certains des médicaments, comme les anthracyclines, ont une toxicité pour le muscle cardiaque. Il est parfois préférable de les éviter chez les patients ayant déjà une maladie cardiaque. Pour s'en assurer, il faut faire un examen de la fonction cardiaque, c'est le calcul de la « fraction d'éjection systolique » (FES) qui mesure la capacité du ventricule gauche à se contracter.
Cette mesure peut se faire de deux manières : par échographie cardiaque ou par mesure isotopique. La première est une simple échographie, la seconde comprend l'injection d'un marqueur radioactif et l'examen de son passage dans le coeur par une caméra spéciale (scintigraphie).
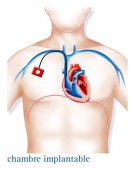
Les cathéters centraux
Le cathéter et la chambre sont implantés, au bloc opératoire, sous anesthésie locale ou sous anesthésie générale de courte durée. Une courte incision permet de découvrir une veine de la base du cou. La chambre est mise sous la peau du thorax, au-dessous de la clavicule, généralement assez loin du sternum pour des raisons esthétiques.
Dans les 48 heures qui suivent la pose, une douleur à la base du cou est assez fréquente, on vous prescrira des médicaments contre la douleur pour cela.
La chimiothérapie est administrée en piquant dans le réservoir avec des aiguilles spéciales.
Le pansement peut être retiré au bout de quatre jours, les fils de la suture se résorbent habituellement tout seul.
Par la suite, aucun pansement ne sera nécessaire. Vous pourrez mener avec ce dispositif une vie normale. Seuls les sports violents sont à éviter. Le port de la ceinture de sécurité reste conseillé. Un carnet de surveillance de la chambre vous sera remis afin de noter les gestes effectués à ce niveau. Une chambre peut être conservée pendant plusieurs années.
Les incidents liés au dispositif sont rares mais doivent amener à consulter :
- Une douleur et rougeur au niveau du boîtier doivent faire craindre une infection
- Une douleur et gonflement du bras peuvent faire suspecter une obstruction de la veine
- Un mauvais fonctionnement de la chambre
@ Pour en savoir plus sur les chambres implantables : http://www.hopital-dcss.org
Restez positif car vous avez toutes chances de guérir !
Essayez de garder la finalité de votre traitement à l'esprit. Ceci vous aidera avoir une attitude positive les jours où les choses semblent plus difficiles.
Garder en tête qu'une alimentation équilibrée est importante. Votre corps a besoin de nourriture en quantité normale mais saine, pour reconstruire ses tissus.
Prenez soin de vous ! Certains jours vous aurez envie de rester à la maison en pyjama. Ceci peut être une bonne thérapie. Cependant, autant que possible, essayez de conserver vos habitudes de soins quotidiens.
Informez-vous autant que vous voulez sur votre maladie et son traitement. Ainsi vous aurez moins peur de l'inconnu et vous augmenterez votre sentiment de mieux contrôler la situation.
Faites un journal intime pendant que vous êtes en traitement. Ceci vous aidera à comprendre les sentiments qui vous animent pendant que vous êtes sous traitement et à vous souvenir des questions que vous voulez poser à votre médecin ou à votre infirmière. Vous pouvez aussi utiliser votre journal pour vous rappeler les étapes de votre lutte contre les effets secondaires et comment vos efforts portent leurs fruits. Ainsi, vous pourrez savoir quelles méthodes sont les plus efficaces dans votre situation.
Essayez-vous à de nouveaux violons d'Ingres et apprenez de nouvelles choses. Pratiquez-les si vous pouvez. Utiliser son corps (yoga, sophrologie, etc.) peut contribuer à vous réconcilier avec vous-même et à vous débarrasser des tensions ou de la colère.
Fixez-vous des objectifs réalistes et ne soyez pas trop dur avec vous-même ! Vous pouvez ne pas avoir la même énergie qu'avant. Ainsi, essayez de vous reposer dès que vous en avez besoin, laisser passer les petites choses à régler et concentrez-vous sur les actes essentiels pour vous.
Faites-vous plaisir ! Vous en avez besoin. Le diagnostic et les traitements sont de fortes frustrations. Alors, pensez à vous en premier lieu.
Mise à jour
7 septembre 2022

