Les stades
La stadification
A partir des résultats de l'examen clinique et de la biopsie, certains examens d'imagerie médicale peuvent être réalisés. Des analyses sanguines peuvent aussi être effectuées pour permettre de faire un bilan de santé et de détecter si le cancer s'est étendu à certains organes.
Une classification du stade est un code standard international par lequel les équipes de cancérologie décrivent l'extension d'un cancer. Le système appliqué est le système TNM (de l'American Joint Committee on Cancer).
- La lettre T (Tumeur) suivie d'un chiffre allant de 0 à 3 décrit la taille de la tumeur et son extension. Par exemple, les tumeurs classifiées T3 sont les plus importantes et sont étendues aux tissus avoisinant l’ovaire
- La lettre N (ganglion ou Node en anglais) suivie d'un chiffre allant de 0 à 3 indique si le cancer s'est étendu aux ganglions lymphatiques situés près de l’organe, si les ganglions touchés sont fixés à d'autres structures anatomiques
- La lettre M (Métastase) suivie d'un 0 ou d'un 1 indique si le cancer s'est étendu ou non à des organes distants (s'il a métastasé par exemple dans les poumons ou dans les os) ou aux ganglions lymphatiques qui ne sont pas près de l’organe
Le système TNM se subdivise en deux, le stade clinique, pré-thérapeutique (avant le traitement), désigné par TNM ou cTNM (c : aspect à l’examen clinique) et le stade anatomo-pathologique et/ou post-chirurgical, désigné par pTNM (p : aspect au microscope de la tumeur complète).L’estimation du pronostic est meilleure avec le pTNM qu’avec le cTNM.
Les caractéristiques, T, N, et M, attribuées au cancer, peuvent être regroupées en un petit nombre de stades. Les stades sont exprimés par un chiffre allant de 0 (le moins avancé) à IV (le plus avancé).
Les différentes valeurs de T, définies par l'AJCC (6ème édition), sont présentées dans le tableau synoptique ci-dessous.
Valeur de T (T.N.M.)
| Tumeur T | Description |
|---|---|
| T1 | T1a : Tumeur limitée à un seul ovaire, capsule intacte, sans tumeur à la surface de l’ovaire T1b : Tumeur limitée aux 2 ovaires, capsules intactes, sans tumeur à la surface des ovaires T1c : Tumeur limitée à un ou deux ovaires avec soit, rupture capsulaire, tumeur à la surface des ovaires, cellules malignes présentes dans le liquide d’ascite ou de lavage péritonéal |
| T2 | T2a : Extension et/ou greffe utérine et/ou tubaire T2b : Extension à d’autres organes pelviens T2c : Extension pelvienne (2a/2b) avec cellules malignes présentes dans le liquide d’ascite ou de lavage péritonéal |
| T3 | T3a : Métastases péritonéales microscopiques en dehors du petit bassin T3b : Métastases péritonéales macroscopiques en dehors du petit bassin > 2 cm dans leur plus grande dimension T3c : Métastases péritonéales extra pelviennes > 2cm dans leur plus grande dimension et/ou atteinte ganglionnaire régionale |
Stadification FIGO 2018 des stades précoces
| Stades | Précoces |
|---|---|
| IA | Cancer limité à un ovaire ou une trompe. Pas de cellules tumorales en surface de l’ovaire ou de la trompe, ni dans le péritoine |
| IB | Cancer limité aux deux ovaires ou aux deux trompes. Pas de cellules tumorales en surface des ovaires ou des trompes, ni dans le péritoine. |
| IC | Cancer limité à un ou deux ovaires (une ou deux trompes) |
| IC1 | Rupture chirurgicale |
| IC2 | Rupture pré-opératoire ou cellules tumorales à la surface de l’ovaire ou de la trompe |
| IC3 | Cellules tumorales dans le lavage péritonéal |
| IIA | Atteinte d’un ou deux ovaires (ou trompe) associée à une extension pelvienne sous le détroit supérieur (utérus, trompe, ovaire) |
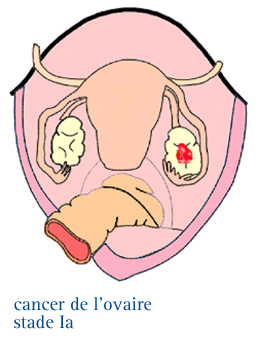
Le stade I, la tumeur est limitée à l'ovaire.
LE STADE Ia
La tumeur s’est développée dans un ovaire et la tumeur reste à l’intérieur de la capsule de l’ovaire.
Il n’y a pas de cancer à la surface de l'ovaire et les examens de laboratoire ne révèlent pas de cellules cancéreuses dans l’abdomen et le pelvis.
LE STADE Ib
Le cancer s’est développé dans les deux ovaires et la tumeur reste à l’intérieur de la capsule de l’ovaire. Les examens de laboratoire indiquent qu’il n’y a pas de cellules cancéreuses dans l’abdomen et le pelvis.
LE STADE Ic
Le cancer est présent dans un ou les deux ovaires et l’un ou plus des signes suivants sont présents :
- Le cancer est présent à la surface extérieure d’un ou des deux ovaires
- La tumeur est kystique (remplie de liquide), la capsule (membrane externe de la tumeur) s’est rompue
- Les examens de laboratoire révèlent des cellules cancéreuses dans le liquide abdominal (ascite) présent spontanément ou après un lavage du péritoine par le chirurgien.
Le stade II, la tumeur s'est étendue au petit bassin
LE STADE IIa
Le cancer de l’ovaire s’est étendu à l’utérus et/ou aux trompes de Fallope. Les examens de laboratoire ne révèlent pas la présence de cellules cancéreuses dans l’abdomen.
LE STADE IIb
Le cancer de l’ovaire s’est étendu aux organes pelviens de voisinage : la vessie, le colon sigmoïde ou le rectum. Les examens de laboratoire ne révèlent pas la présence de cellules cancéreuses dans l’abdomen.
LE STADE IIc
Le cancer de l’ovaire s’est étendu aux organes pelviens (comme aux stades IIa et IIb) et, un ou plusieurs signes sont présents :
- Le cancer est présent à la surface extérieure d’un ou des deux ovaires.
- La tumeur est remplie de liquide (kystique), la capsule (membrane externe de la tumeur) s’est rompue.
- Les examens de laboratoire révèlent la présence de cellules cancéreuses dans le liquide abdominal (ascite), spontanément ou après un lavage du péritoine par le chirurgien.
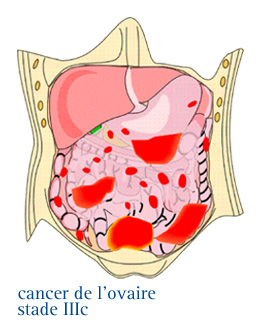
Le stade III : le péritoine et/ou des ganglions lymphatiques sont touchés.
LE STADE IIIa
Pendant l’intervention le cancer ne semble pas visible dans l’abdomen et ne s’est pas étendu aux ganglions lymphatiques. Les biopsies du péritoine réalisées par le chirurgien et examinées au microscope, révèlent des foyers de cellules cancéreuses.
LE STADE IIIb
Le cancer est présent dans l’un ou les deux ovaires avec des dépôts de cellules cancéreuses dans l’abdomen suffisamment gros pour que le chirurgien les distingue. Leur taille ne dépasse, cependant, pas 2 cm de large.
Le cancer ne s’est pas étendu aux ganglions lymphatiques.
Le STADE IIIc
Le cancer est présent dans l’un ou les deux ovaires, et l’un ou les deux signes suivants sont présents : la maladie s’est étendue aux ganglions lymphatiques et/ou les dépôts de cellules cancéreuses dans l’abdomen dépassent 2 cm.
Stadification FIGO 2018 - stades avancés
| Stades | Avancés et métastatiques |
|---|---|
| IIB | Extension aux autres organes pelvien |
| III | Atteinte de l’abdomen ou des ganglion |
| IIIA | Atteinte ganglionnaire ou abdominale microscopique |
| IIIA1 | Atteinte ganglionnaire isolée (IIIa1i <10mm ; IIIa1ii>10mm) |
| IIIA2 | Atteinte microscopique abdominale +/- ganglionnaire |
| IIIB | Atteinte abdominale <2cm +/- ganglionnaire |
|
IIIc |
Atteinte abdominale >2cm +/- ganglionnaire |
|
IVA IVB |
Épanchement pleural avec une cytologie positive Métastase parenchymateuse ou extra-abdominale |
Le stade IV
Le cancer de l'ovaire est disséminé à d'autres organes. Il existe des métastases à distance.
Le cancer récidivant
C’est un cancer qui réapparaît après la fin d’un traitement. La récidive peut être précoce, dans les mois qui suivent le traitement initial ; elle est, le plus souvent en relation avec une chimiorésistance, ou tardive, quelques années après le traitement initial.
Les autres informations
GLOBALEMENT
Pour décrire au mieux la maladie, après l'intervention chirurgicale, on adjoint une classification jugeant de la qualité d'exérèse qui constitue un facteur pronostique important :
- Exérèse complète : pas de résidu macroscopique
- Exérèse optimale : résidu de moins de 2 cm
- Exérèse suboptimale : résidu de plus de 2 cm
- Simple biopsie
LE SCORE CCR
Ce score (Completeness of CytoReduction score) décrit la taille du reliquat tumoral en fin d'intervention (taille du plus gros nodule)
- CC0 : pas de résidu
- CC1 : résidu ≤ 2,5 mm
- CC2 : 2,5 mm < résidu ≤ 2,5 cm
- CC3 : résidu >2,5 cm.
Au delà de la stadification...
LE PRINCIPE DU GRADE HISTOLOGIQUE
Le médecin anatomopathologiste examine les tissus ovariens prélevés lors d’une biopsie ou lors de l’opération au microscope (examen histologique) et leur attribue un grade pathologique. Le grade pathologique aide à préciser la stratégie thérapeutique et d'évaluer le pronostic de la maladie. Plus les tumeurs sont indifférenciées, c’est à dire différentes des structures normales, plus elles sont agressives. A l'inverse, plus une tumeur est différenciée, c’est à dire proche de la structure normale, plus son évolution est favorable.
LES GRADES HISTO-PRONOSTIQUES
La lettre G (grade) suivie d'un chiffre allant de 1 à 3 indique l’aspect histologique de la tumeur. Ce type de gradation est utilisé pour les cancers invasifs mais pas pour les cancers in situ . La définition du grade de la tumeur est basée selon l’apparence des cellules au microscope. Le degré de rapidité avec lequel les cellules cancéreuses semblent se multiplier (nombre de mitoses) est un autre facteur important intervenant dans la détermination du grade d'un cancer de l'ovaire.
- Grade 1 bien différencié : < 5 % de composante solide
- Grade 2 moyennement différencié : 6 à 50 % de composante solide
- Grade 3 peu différencié : > 50 % de composante solide
LA CYTOMÉTRIE DE FLUX
La ploïdie des cellules cancéreuses se réfère à la quantité d'ADN qu'elles contiennent dans leur noyau. S'il y a une quantité normale d'ADN, les cellules sont dites diploïdes. Si le taux d'ADN est anormal, les cellules sont dites aneuploïdes. Certaines études ont montré que les cancers aneuploïdes ont tendance à être plus agressifs.
L’INDEX KI-67
Le taux de division des cellules cancéreuses peut aussi être estimé par le test Ki-67. C’est une méthode immunohistochimique qui mesure le nombre de cellules marquées par les anticorps Ki 67 ou PCNA. Un index Ki-67 élevé indique que les cellules cancéreuses se divisent rapidement. Les spécialistes n'accordent pas tous un intérêt à ce test pour déterminer le pronostic de la maladie.
LE FACTEUR DE CROISSANCE HER2/neu
Dans 10 à 20 % des cancers de l’ovaire, un taux trop élevé d'une protéine accélératrice de la croissance appelée HER2/neu ou c-erbB-2 est mis en évidence. Ceci est dû au fait que les cellules cancéreuses ont trop de copies du gène HER2 qui commande aux cellules de produire la protéine c-erbB-2. Ces cancers ont tendance à se développer et à s'étendre plus agressivement que les autres cancers de l’ovaire.
AUTRES EXAMENS À L’ ÉTUDE
La valeur prédictive des modifications du gène p53 suppresseur de tumeur, le récepteur de facteur de croissance épidermique (EGFR), l'étude de la densité des microvaisseaux (le nombre des petits vaisseaux qui alimentent et fournissent de l'oxygène au cancer), sont en cours d'étude.
Mise à jour
28 juillet 2022

